“生命通道”让一病危孕妇在荆门二医转危为安
17:17,急诊科接到市120中心电话,胡集卫生院一孕妇休克
17:34,病人接上救护车,往回返
17:43,救护车到达医院
17:48,手术开始
21:29,手术取得成功,病人被送入ICU
“救护车内有一胎盘早剥危重孕妇,请手术室做好手术准备……”3月2日下午,在荆门城区上演一场生死大营救,一危重孕妇性命最终在荆门二医得以保全。
当日下午5时许,荆门二医接到120急诊电话,对方称钟祥市胡集镇卫生院正将一因胎盘早剥1小时致休克大出血的孕妇通过二广高速公路向50公里外的荆门市区转送。荆门二医急诊科派出救护车,司机李华军、医生张宇、护士陈薇丽三人迅速出诊,救护车风驰电掣抵达二广高速公路荆门北出入口,从卫生院车上接诊到病人。

从左至右:出诊医生张宇、护士陈薇丽、司机李华军
救护车立即往医院方向疾驰,医生张宇发现病人烦躁不安,表情淡漠,面色苍白,全身湿冷,呈休克状,其腹部膨隆,腹肌紧张,子宫硬如板状,压痛明显。他初步诊断为重度胎盘早剥,吩咐护士陈薇丽持续给氧、保暖、立即建立两组静脉通道。因病人血压已降至80/40mmHg,穿刺困难,在颠簸的车上,护士陈薇丽凭借丰富的经验,成功为病人建立起两组留置针静脉通道,并快速输注聚明胶肽等药物,用于抗休克,陈薇丽同时采集病人血液标本,为血常规、凝血功能、输血交叉配血等检查做好准备。张宇眼见病人状态越来越不好,一边催促司机加快速度,一边挤压输液袋,加快输注速度。并同时电话报告至医务科,做好急诊会诊和急诊手术准备。
而此时,救护车行至城区七一桥附近,恰遇下班高峰期,拥堵的道路寸步难行,救护车上重患孕妇生命垂危,车内医护人员和司机心急如焚。司机李华军机智地向路口一值勤民警求援,该民警听闻车内有危重病人后,二话没说,带领警组人员驾驶警车为救护车开道。时间就是生命,这位市公安局月亮湖警务站民警黄良生与队友们打开警灯、警报,并使用车载喊话器向前方车辆示警,请市民理解配合,让出“生命通道”。警车急驰开道,连闯数个红灯,李华军驾驶救护车仅用7分钟便跑完这段拥堵时段需要二三十分钟的路程。
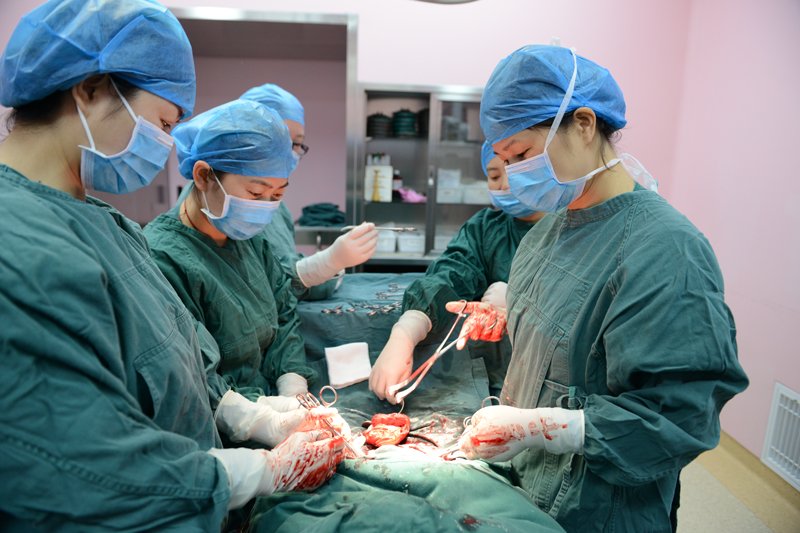
手术现场
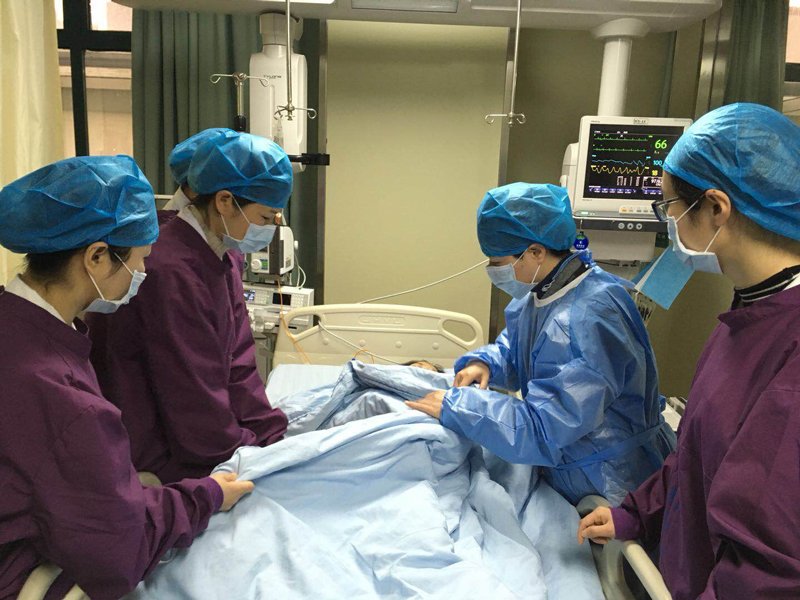
术后医生为病人检查伤口
医院里,救护车未到,急诊手术的“绿色通道”早已打开。接到张宇医生电话后,医务科迅速通知产科、手术室、麻醉科做好术前准备,通知输血室备好血液。17:43,救护车到达医院,等候在外科大楼一楼的产科医生直接将病人通过直达电梯送到6楼的妇产科手术室。早已准备就绪的手术室急救小组产科主任罗志平、助手医师余兰、高金菊、佘小艳、护士长许梅、麻醉科医师杨春涛、手术室护士长罗再萍等迅速投入抢救。病人到达医院的5分钟后,手术开始,医生们为病人成功进行了剖宫取胎术+盆腔粘连松解术+子宫背带缝合术+双侧子宫动脉结扎术。术后病人转入重症监护室密切观察。
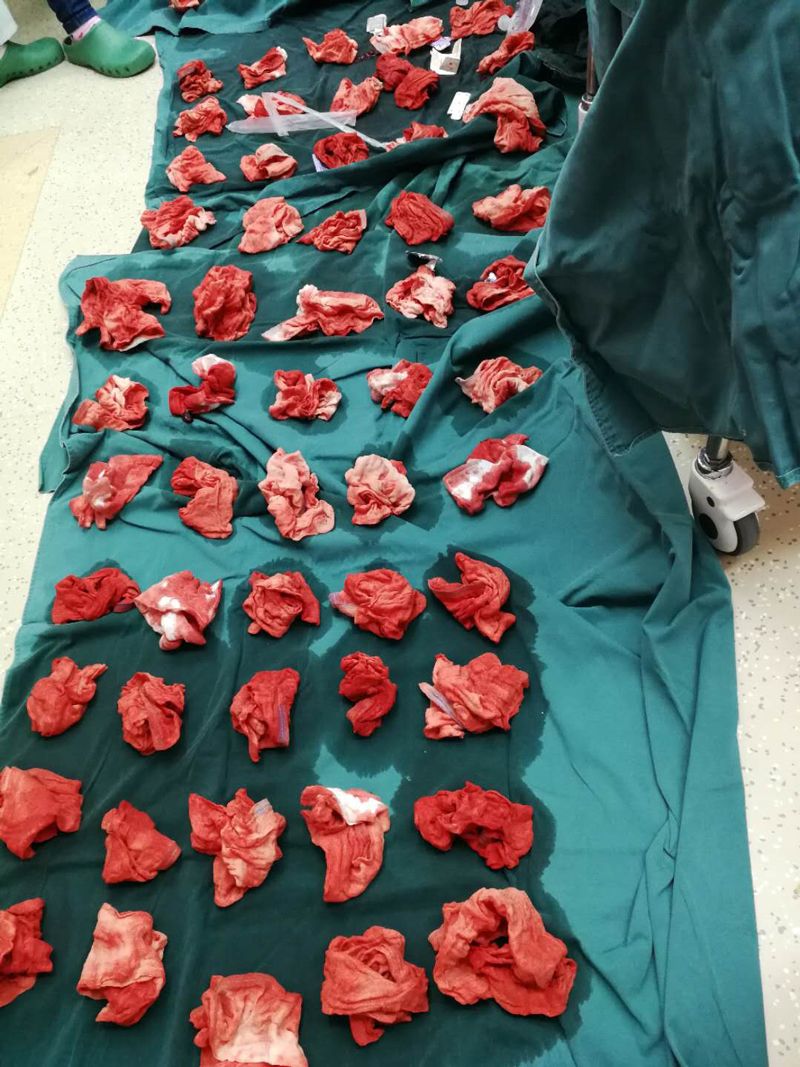
术中用的棉纱布
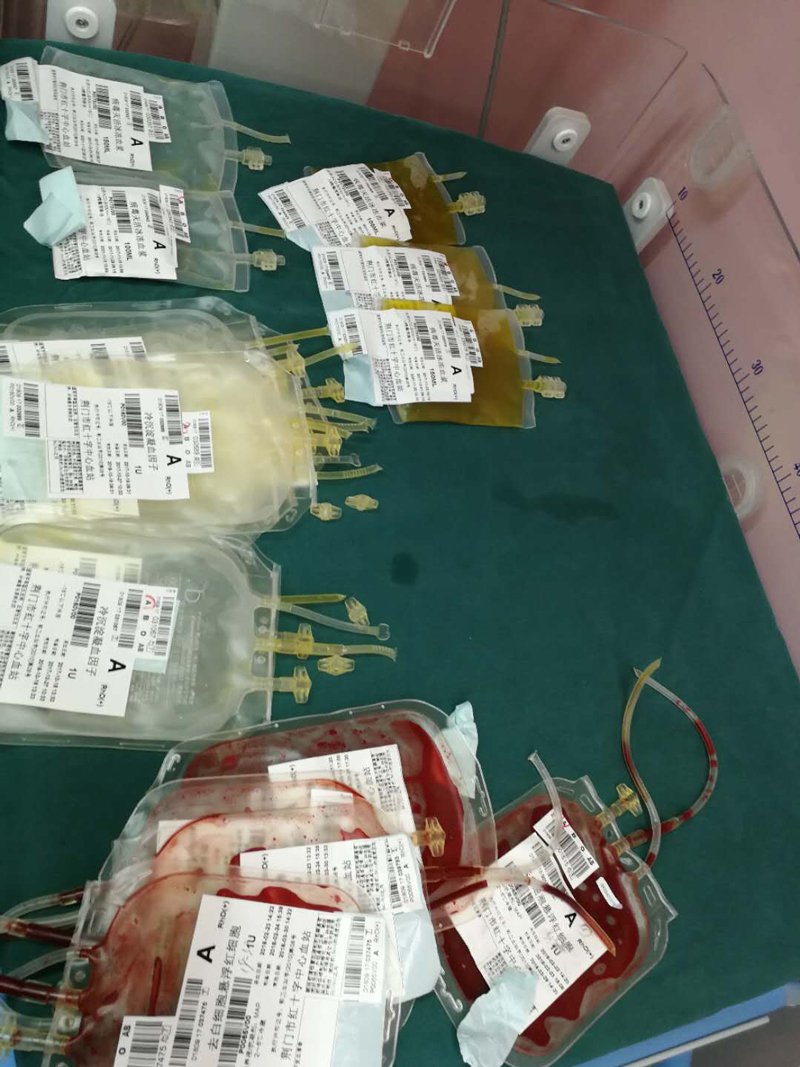
术中用的输血袋
胎盘早剥是指孕产妇妊娠20周以后或分娩期正常位置的胎盘于胎儿娩出前部分或者全部从子宫壁剥离,易引起DIC(弥散性血管内凝血)、大出血、急性肾衰竭,若胎盘剥离面超过胎盘的1/2或以上,胎儿多因严重缺氧而死亡,故重型患者的胎心多已消失。“此孕妇送来时呈休克状,腹中胎儿已死亡,病情复杂,整个手术过程相当困难,因大量失血,凝血功能出现障碍,导致DIC。手术一共花了3个多小时,病人手术前及术中出血量达到了6500多毫升,术中输血液制品用了5000多毫升,术后转入ICU后需继续输血3000多毫升,纠正贫血,可以说情况非常危险,幸好送来及时。目前病人生命体征稳定,子宫也保住了。”为病人进行手术的荆门二医产科主任罗志平表示,医院院前、急诊手术绿色通道的畅通为成功抢救病人赢得了时间,大家的共同努力将这位危重孕妇从死亡线上拉了回来。截止发稿时为止,病人生命体征稳定,正在康复中。
产科主任罗志平介绍,轻型胎盘早剥主要症状为阴道流血,出血量一般较多,色暗红,可伴有轻度腹痛或腹痛不明显,贫血体征不显著。重型胎盘早剥主要症状为突然发生的持续性腹痛和(或)腰酸、腰痛,其程度因剥离面大小及胎盘后积血多少而不同,积血越多疼痛越剧烈。严重时可出现恶心、呕吐,以至面色苍白、出汗、脉弱及血压下降等休克征象,如抢救不及时会有生命危险。在此,她提醒孕妇,妊娠中晚期容易发生妊娠高血压综合症,孕妇一旦出现高血压、水肿和蛋白尿症状,应积极去医院及早治疗;孕期行走要小心,特别是上下阶梯时,不要去拥挤场合,避免坐公交车,也不要开车,以免摔倒或使腹部受到撞击和挤压;产前检查可及早发现异常,处理羊水过多或双胎分娩时。避免宫腔内压骤然降低。如果出现胎盘早剥,通过超声波检查可早期发现,尽快采取相应对策;在妊娠过程中特别是妊娠晚期,避免仰卧位及腹部外伤;出现突发性腹痛和阴道流血应马上就诊。一旦确定胎盘早剥应迅速终止妊娠,争取在胎盘早剥6小时内结束分娩。

